- 多焦点眼内レンズ
-
千葉県木更津市70代男性 白内障手術症例#92 クラレオンVivity(ビビティ)眼 ORA system-guided LRI:ORAシステムを用いた角膜輪部減張切開(乱視矯正)
以前にお伝えしていたとおり、術後の残余乱視による裸眼視力不良を、レンズ入替でない方法で修正した症例になります。
患者様は既に複数眼科受診しておられる方でしたが、紹介状なく2025年2月に白内障手術相談にて当院初診されました。既に所見だけでなく、機能面でも実際に白内障による視力低下もきたしておりましたので、いつ手術しても良い状態でした。、また、ご自分から焦点深度型多焦点レンズのクラレオンVivity(ビビティ)を希望されておりましたので、多焦点の機能がきちんと発揮されうる眼であることを確認したうえで、当院で手術希望であれば再診としました。なお、初診の患者様は、つい勢いでその場で手術日まで予約されたいという方が多いので、当院ではまずはじっくり考えていただく時間を設けるため、初診時は白内障の現状やその他の疾患の説明と、手術すれば視力回復するかどうかをお伝えするにとどめて、手術希望であれば再診とさせていただき、術前アンケートの結果をもとに、適したレンズの種類の選定・目標度数設定のための検査に進んでいただいております。
その後この方は当院での手術予約はされませんでしたが、「6月上旬に他院でビビティを用いて白内障手術を受けたが、左眼が見えづらいため乱視用レンズへの入れ替えの相談をしたい」と、術後1ヵ月にあたる7月上旬に再診されました。紹介状もレンズカードもないため使用したレンズの詳細は不明でしたが、乱視用レンズは使用されておらず、下図の左眼の屈折値検査では1.50Dの直乱視が検出されておりました(下図レフ赤枠)。裸眼視力は遠方0.5p/近方0.15pと不良であり、ご希望通り乱視矯正のみ行うと遠方は0.9p程度まで改善が期待できるものの、近方視力は0.3程度までしか改善されないため、残余乱視による影響の他にもビビティの近方加入部分をうまく使用できていない印象でした(下図視力赤枠)。
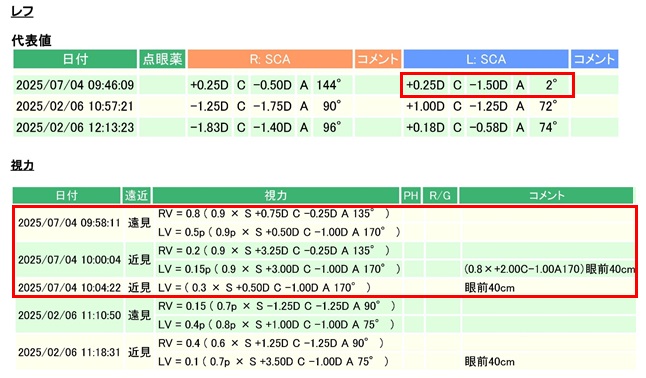
レンズに関しては、下図左側のように、乱視軸指標が見られないため乱視用レンズではないようであり、前嚢切開縁は小さめで収縮してきているのかも知れませんが、まだ術後1ヵ月であるため、経験上、入替手術も通常はストレスなく行えることをお伝えしました。その他、測定機器にもよりますが、診察時の角膜前面乱視度数は1.99Dの直乱視であり(下図上部赤枠)、入替に使用する乱視度数は、過矯正にならない程度としては、T3=1.5DもしくはT2=1.0Dになるであろう旨をお伝えしました(下図下部赤枠)。また、乱視レンズに入れ替えても、現時点では上記のように本日の眼鏡矯正視力の0.9程度までしか改善しない可能性も念押しさせていただき、乱視矯正のみが目的なら、アドオンレンズや角膜輪部減張切開(LRI)という、入替以外の選択肢もある旨をご説明させていただきました。
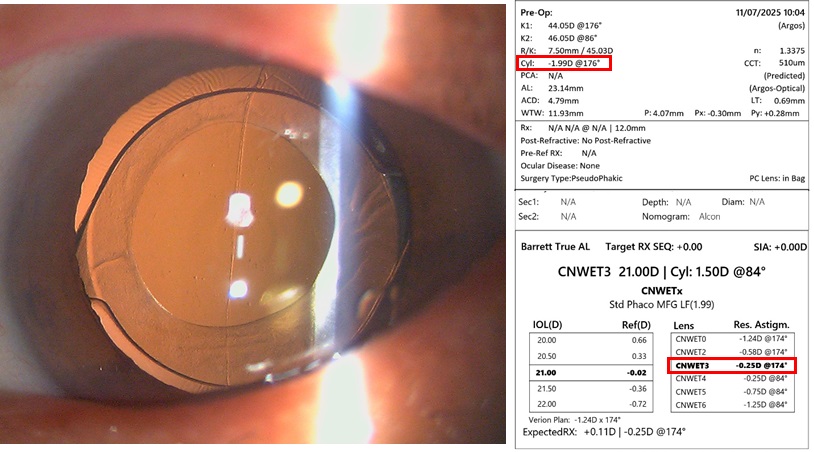
他院術後のため、当院で入れ替えを行う場合は保険適応ではなく自費診療になることから、入替にしろアドオンにしろLRIにしろ、手術を受けた眼科で引き続き加療された方が、費用面含めメリットが大きいかもしれない点をお伝えしました。前医での手術決定に至った経緯は不明ですが、自宅寄りの都内クリニックで医師に言われるままに、両眼同日手術を受けられたとのことでした。こうした経緯に加え、そのクリニックでは白内障手術のやり直しも行っているとアナウンスされていたことから、患者様とも相談のうえ、道義的にもご自身が選択された前医でまず加療を継続されるのが妥当と判断しました。その後どのようなやり取りがされたのか分かりませんが、入れ替えやLRIなどの提案はなくひとまず経過観察を勧められたとのことで、やはり当院で手術を受けたいと1週間後に再診されました。
上図視力表からも分かるように、術後1ヵ月の時点では右眼の自覚屈折度はやや遠視ズレしておりましたが、左眼の屈折度はピッタリ合っており、文字通り乱視のみが裸眼視力低下の原因になっているようでした。つまりこの時点で裸眼視力を向上させるには、右眼はレンズ度数を変える=入れ替える必要がありますが、左眼は度数を変える必要はないということになります。患者様も入替手術に伴うリスクを非常に心配されており、費用的な問題もあるため、入替でなくとも角膜輪部減張切開(LRI)でも良いのではと再度ご提案させていただきました。なお、LRIには入替のような白内障術後経過とともにリスクが増加していくこともありませんので、時間をかけてじっくり検討していただけることもメリットです。
これまでも症例集内で何度か言及はしておりますが、LRIは1.5D以内程度の軽度の角膜乱視を切開により矯正する方法です。2.0D以上の強い乱視を完全に治せる手技ではありませんが、侵襲度も非常に低く、数分の簡便な施術で済みます。入替より格段に費用も少ない点もメリットであり、当院ではORA併用のLRI単独手術の場合は自由診療にて5.5万円で行っております(術後1ヵ月までの診察投薬を含む)。
具体的には、下図のように角膜の急峻な乱視軸(強主経線)の周辺部に40度の弧状切開を加えて、その方向の張力を減じて平坦化することにより、1.25Dの角膜乱視を矯正させることになりますが、切開と言っても角膜の厚みの9割程度にとどめ眼外と眼内の交通が生じないため、リスクも極めて低い手技となります。通常は乱視度数・年齢・乱視軸方向などのノモグラムから切開量を予測するため、精度としてはいまひとつでしたが、当院ではORAシステムを併用して術中に乱視変化をリアルタイムで測定しながら矯正することで、ギリギリまで正確に矯正できるようになりました(ORA system-guided LRI)。しかしながら正確性という点では、ORAを併用したフェムトセカンドレーザーAKが最良と思われますので、興味のある方は調べてみてください。
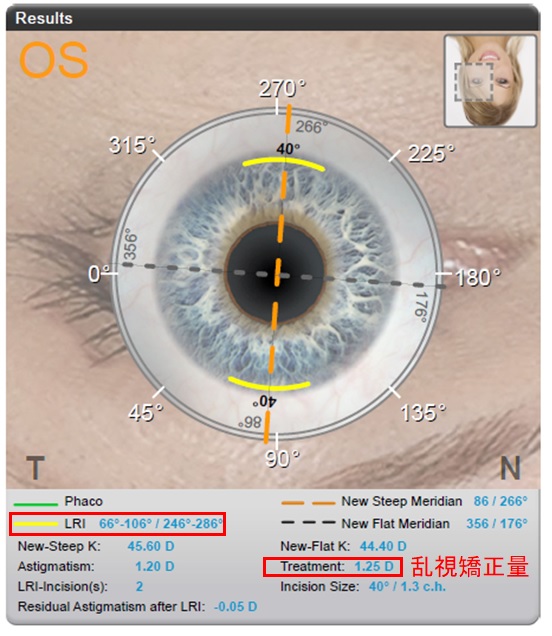
乱視レンズは通常0.5~0.75D単位で作成されているため、LASIKやLRIの方が残余乱視をより小さくできる場合もある点と、満足いかなければLRI後にレンズ入れ替えを行うこともできる点を補足し、最終的に患者様は入替でなくLRIを選択されました。
LRIは下図のようにORAシステムで残余乱視をモニターしながら行いました。この方は直乱視であるため避けるべきは過矯正ですので、まずはノモグラムから計算した切開幅を用いて、下図のようにORAシステムでの測定と追加切開を複数回繰り返しながら、最終的に今後の加齢による倒乱視化を考慮して0.36Dの残余乱視で手術を終えました(下図赤枠)。
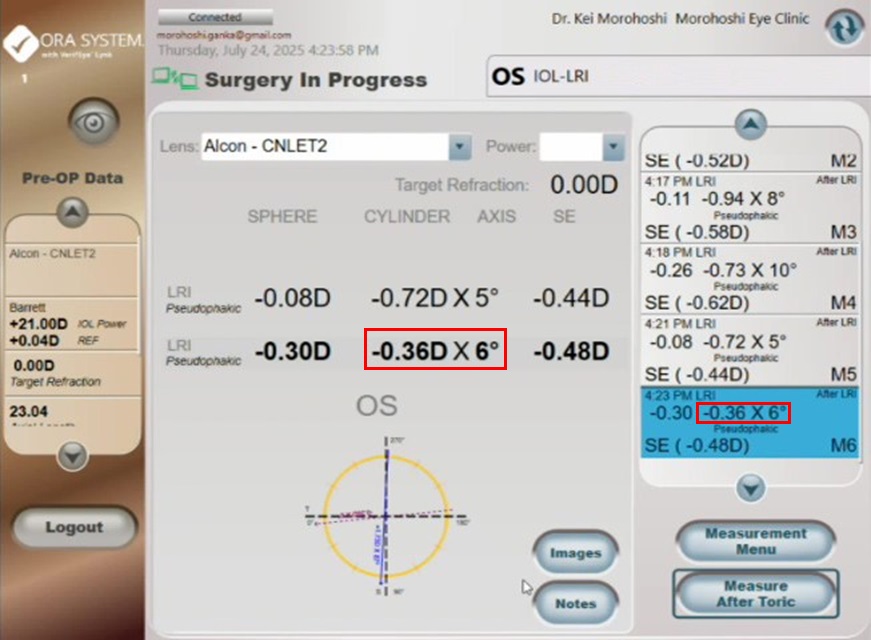
術後は通常翌日と1週間後と1ヵ月後に検査を行いますが、下図のように屈折検査によると、術前1.0~1.52Dの乱視が(下図レフ赤枠)、術当日直後には0.25D、術後1ヵ月で0.50Dとなり(下図レフ青枠)、術前遠方0.5p/近方0.15pの裸眼視力も(下図視力赤枠)、術後は遠方1.0/近方0.6pまで改善し(下図視力青枠)、安全面だけでなく費用対効果としても大変ご満足いただけました。

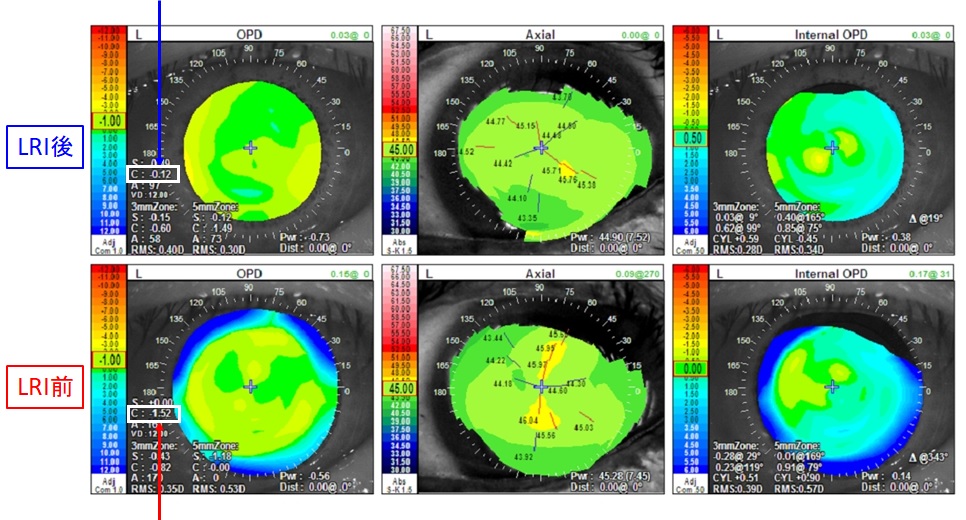
なお、詳細な角膜乱視・全乱視の変化は下図OPD scanⅢでも測定しておりますが、LRI後には下図中央下側の上下の黄色い角膜突出部は平坦化し、術前1.52Dの乱視が術後0.12Dに減少していることも確認されました(下図左側白枠)。
この方は左眼よりも右眼の方が眼軸長が長く、術前屈折度も右眼は近視眼であったため、左右差をつけるのであればまず左眼を遠方ピッタリに手術して、術後シュミレーションにより適切なずらし幅を決定したうえで右眼をやや近方にした方が、両眼での明視域を拡張しつつ術前の左右差を維持することで、よりスムーズに適応できたのかも知れません。
両眼同日手術やORAシステムの必要性については賛否両論ありますが、この方の場合は、片眼ずつ手術を行うことと、ORAシステムに限らず術前検査を正確に複数回行い、多角的な検査結果からレンズ選択を行っていれば、より良い結果が得られたかと思われます。
両眼同日手術(Immediate Sequential Bilateral Cataract Surgery:ISBCS)がメリットになるかデメリットになるかは、個々人の状況により異なります。全身状態などにより両眼同日手術の方が負担やリスクが少ない場合もあったり、時間的節約になりますので、ご本人が納得されていればメリットになるかも知れません。「先生はどちらを推奨されますか?」と患者様から聞かれることもありますが、私自身は左右別々に手術を受けたいため、基本的には自分がされたくないことを、こちらから患者様に勧めることは行っておりません。また、当院では屈折誤差を極力ゼロに近くすることを目標の1つとしておりますが、両眼同日に行った場合に、両眼とも目標どおりピッタリに合わられる確証がないことも事実ですし、感覚器の手術では、目標通りになっても患者様が満足されるかどうかは、患者様に実際に体験していただかないと分からないため、基本的には片眼ずつのSequential Bilateral Cataract Surgery(SBCS)を行っております。片眼ずつの手術と比較した場合の両眼同日手術成績の非劣勢の話題もたびたび目にしますが、眼科医の中で、自分が手術を受ける際に両眼同日を希望される率がどの程度なのかも疑問です。なお、上述の メリットに・デメリットをご理解の上、患者様がご希望された際には両眼同日手術も行っておりますので、ご希望の方はご提案ください。
つぎにORAシステムについてですが、こちらはややマニアックな器機であり、精度にこだわっている施設には行き渡ったとして、残念ながら既に販売終了し次のシステムの開発に移行しております。本症例のようなORA併用によるLRI:ORA system-guided LRIの報告は国内では見当たりませんが、OCTしかり、リアルタイムで検査・測定できることは明らかにメリットであり、今回のように本来の目的であるレンズ度数選択以外にも活用できます。乱視用のない多焦点レンズや、テクニスピュアシーやオデッセイなど、1.0Dの低乱視度数が認可されていないレンズでの残余乱視による術後裸眼視力不良症例の改善方法として、レンズ入替よりも安価・安全・簡便かつ、状況によってはより乱視ゼロに近い結果を得ることができるツールとして、ORA併用によるLRIは有用であると思われます。また今回のように、乱視レンズの必要性が術前に正確に評価されなかった際の、バックアップ検査としての役割もあります。私もORAシステムのない施設に、出張手術のみに行っていたこともありますので、ORAを使用せずとも、正確な術前検査によって良好な術後結果を出せることは実感しており、ORAシステムは決して必須な検査機器とは思っておりません。しかしながら、ORAの測定は患者様への侵襲性もなく経済的な加算もないため、術中に度数調整が可能となる点で、ないよりはある方が患者様にとってメリットがあると感じておりますので、使用できる環境であれば積極的に活用して手術を行っております。一方で、どうしても予測には限界があることも事実です。そのため最近では、Light Adjustable Lens(LAL)という、術後にUV光でレンズ数度を調整できる特殊な眼内レンズも既に臨床使用されていますが、術後の行動制限などもあり、さらなる改良が期待されています。こちらも興味がある方は調べてみてください。
もともとORAシステムは予測というよりverify=確認が目的でしたが、患者様の術前後のデータで最適化を重ねることで予測精度を高めることも可能です。当院では既存の計算式の結果とORAシステムによる術中球面収差測定値を組み合わせた回帰式を用いることで、予測精度を向上させる工夫を行っておりますが、それでも度数をピッタリ予測することは不可能です。そこで最近は術後屈折値を予測するのではなく、ロジスティック回帰分析により、既存の計算式の結果よりも術後にプラスにズレるかマイナスにズレるかの判定としても使用しております。それが分かるだけでも、結果として、精度と患者満足度が大変向上することは、眼内レンズによる屈折矯正手術を行っているドクターにはご理解いただけるかと思います。
今回は情報提供もかねて、ORAシステムの通常とは異なる活用方法として、あまり周知されていないであろうORAシステム併用LRI(角膜輪部減張切開)によって、残余乱視を軽減させ裸眼視力を改善できた症例をご紹介させていただきました。本症例は直乱視であるため、過矯正による倒乱視化は避けたい症例ではありますが、術前に正確な角膜形状解析の測定を行い、その結果に基づいて適切な乱視矯正レンズを選択していれば、術後トラブルは回避できたかもしれませんし、それでも回避できなかった症例かも知れません。当院でLRIを行わずに、前医でレンズ入替していた方がより良い結果が得られていたかもしれませんが、患者様にとってのベストのレスキューが何であったかは分かりません。後医は名医にはなりたくありませんが、このように患者様から学ばせていただくことは多々あり、今回も、複数機器で複数回術前検査を行う重要性と、検査結果の正確な解釈の重要性を再認識させられました。今後も当院では、術前検査の質とレンズ選択プロセスを徹底し、バックアップとしての術中リアルタイム測定技術を活用することで、より安全かつ精度の高い手術を心掛けたいと思います。
術後トラブルの中でも、LRIにより解決できる症例は、ほんの1部かも知れませんが、残余乱視による裸眼視力障害でお困りの方は、お気軽にご相談ください。
- Q.手術前はどのような状態でしたか?
視力が十分でない
- Q.手術を受けようとしたきっかけは何ですか?
白内障のレンズ入替よりリスクが少ない
- Q.手術中に痛みはありましたか?
ありません
- Q.手術後の見え方はいかがですか?
左右の視力差がなくなった
- Q.日常生活(お仕事、運転、スポーツなど)で変わったことはありますか?
眼鏡なしでも車の運転が容易になった
- Q.多焦点レンズと単焦点レンズのどちらを選ばれましたか?
眼鏡なしで近くも見えるようになりたかった
- Q.同じような症状で困っている患者さんがいるなら、手術を勧めますか?
すすめます
当初、白内障の相談をしていただいたから