- 多焦点眼内レンズ
-
文京区50代女性 白内障手術症例#62 強度近視 緑内障眼 片眼手術(乱視用連続焦点型:テクニスシナジートーリック)
緑内障の方で多焦点レンズを使用した症例リクエストがありましたので掲載致します。
1年前から左眼の視力障害を自覚され、多焦点レンズでの白内障手術を検討されていたとのことですが、緑内障点眼加療中でもあり、なかなか納得して手術決定することができないとのことで、他院よりの紹介状持参にて初診された方です。当院でかかりつけ医含め4件目の眼科とのことでした。
自覚どおり左眼に強度近視特有の進行した片眼性の核白内障認め、屈折値は-18.0Dを呈しておりましたが、もともとコンタクトレンズ装用者であり、初診時よりできれば多焦点レンズでの手術を希望されておりました。術後の見え方の優先度の聞き取りでは「ミシン作業のような手元重視だが、運転もあり遠くも見たい!」という術者泣かせのなかなか難しいご希望でした…。
選定療養適応有無はこだわらずレンズ選択をされたいとのことでしたが、前医では緑内障疑いにてマイルドな緑内障点眼が1種類処方されていたため、視野検査の結果で適応判断させていただくこととし、初回は手術説明書をお渡しして悩んでいただくこととしました。なお、多焦点レンズの適応有無や、どんなレンズが向いているかなどは初診時でもある程度評価できますが、患者様の待ち時間短縮のため、詳細な手術・レンズ説明は原則として当院での手術決定後に行っておりますのでご了承ください。
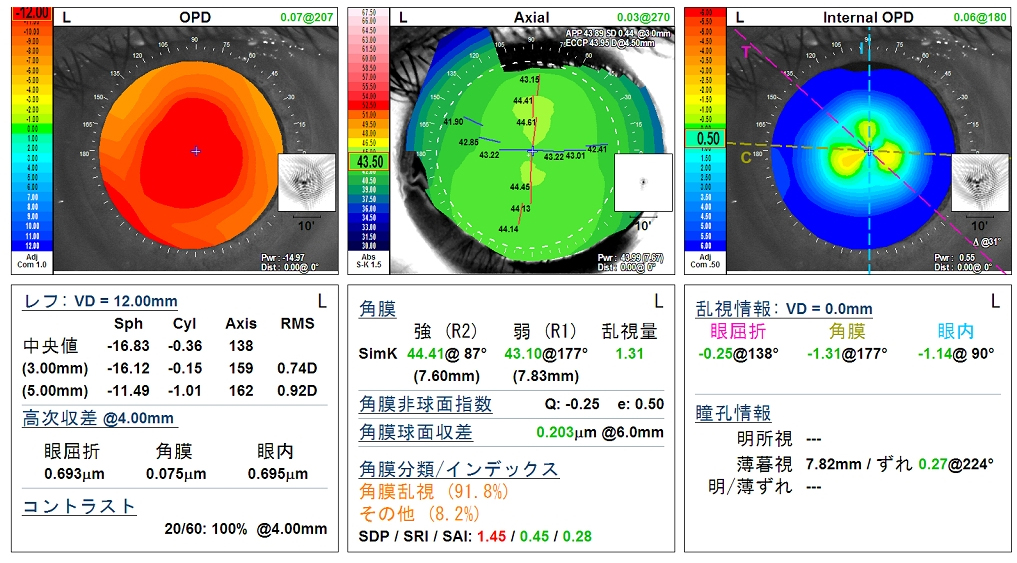
多焦点レンズの適性評価として、緑内障の進行度によっては多焦点レンズは選択肢から外していただく必要があるため、まずは視野検査をしていただきましたが、前医での結果と比較しても進行した緑内障性視野障害は認めず、白内障によると思われる全体的な感度低下がメインでした。次のステップとして、1週間ハードコンタクトレンズをお休みしていただいて角膜形状解析を行いましたが、軽度直乱視はあるものの高次収差はほとんど認めないきれいな角膜でしたので(下図OPD scanⅢ参照)、結果として「多焦点レンズ適応あり」と判断させていただきました。
レンズ種類の選択に関しては、最終的に、運転重視ならミニウェル・レディ、近見重視ならテクニスシナジーで悩んでいただき、日常生活で見ているであろう時間が一番長い焦点距離を優先して、テクニスシナジーを選択されました。もとより「手元重視だが遠くも見たい!」とのご希望でしたので、遠方視力がしっかり確保され、かつ夜間運転時のハログレアが少しでも少なくなるように屈折・乱視ともピッタリゼロとなることを目標に度数選択し、乱視用テクニスシナジーでの手術となりました。
やや散瞳不良眼でしたが手術は問題なく終了し、術後は目標どおり屈折値ゼロ・乱視度数ゼロとなり、術前の裸眼遠方0.02/矯正近方o.5pの視力は、術後には裸眼で遠方1.5/近方1.2となり、非常に良好な視力に大変ご満足いただきました。手術翌日は某大学病院ERのDrであるご主人にご挨拶いただき、その貫禄に一瞬自分が研修医に戻ったような気がしました(汗)。初見があえて手術後だったのは、術前に術者に余計なプレッシャーを与えないというDrならではのお心遣いだったのかもしれません。この場をお借りして御礼申し上げます。ご配慮ありがとうございました。
<術前スリット写真> <術後スリット写真>

<術前眼底写真> <術後眼底写真>
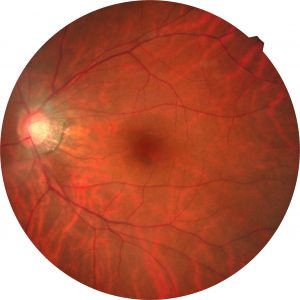
術後眼圧は、緑内障点眼使用時の術前よりも、点眼継続している僚眼よりも下降していたため点眼休止とし、術後3か月時点で再度視野検査をしました。視野検査での感度低下の指標であるMD値(0が正常、-30dBでほぼ失明)は、術前-4.0dB程度でしたが、術後は-1.5dBに上昇しておりましたので、その差の2.5dBの感度低下は、実は緑内障でなく白内障によるものだったことになります。ひとまず術後に視野異常の進行がないことが確認され眼圧も良好でしたので、緑内障点眼も休止できていることも手術したことのメリットの1つかもしれません(なお、通常緑内障点眼は開始したら一生し続けないといけないため、当院では初めて処方する際にはかなり慎重にその必要性を判断しており、よほどでない限り初回の検査のみで処方開始することはありません)。
緑内障の方への多焦点レンズ適応は、明確な基準はなく賛否両論ありますが、その不適の理由としては、緑内障の方は視神経線維欠損による感度低下を生じるため、光エネルギーロスのある多焦点レンズはデメリットになると考えられているからです。過去の報告では単焦点レンズに比べ、2焦点レンズでは2.0dB前後の感度低下をきたした一方、焦点深度拡張型レンズでは有意な感度低下は認められなかったとの報告もあります。つまり極端に言えば、失明寸前の-28dBの緑内障の方が2焦点レンズを入れていたことにより、-30dBになり失明してしまう可能性があるということになり、この点が多焦点レンズ使用のリスク・デメリットとなります。
光エネルギーロスは、2焦点レンズでは18%ほど、焦点深度拡張型レンズでは8%ほどと公表されていますが、2焦点レンズはその光をさらに遠方近方に半分ずつ割り振ることになるので、レンズそのものによるロスだけでなく割り振りによる減少の影響も考えられます。例えば3焦点レンズは、構造の工夫により光エネルギーロスは2焦点より少なく12%と優秀ですが、40cm、60cm、120cm、遠方にそれぞれ1/4ずつ割り振る構造ですので、使用に際してはその点も十分に考慮する必要があると思われます。
視野検査による緑内障の進行度分類は、一般的にはMD値:0~-6.0dBまでは初期、-6.0dB~-12.0dBまでが中期、-12.0dB以下は末期で、-30dBでほぼ失明と考えられています。診察時の患者様への視野検査結果説明は、視覚的に分かりやすいように見えないところが黒く表示された図で示されることが多いかと思いますが、実際はMD値などの数値で細かく評価されており、MD値の低下速度から現在の点眼薬で進行が止まっているか評価できますし、何年後に失明してしまうかなどまで計算できてしまいます。ですので診察を受けられる際にも漠然と「黒くみえないところが増えなぁ」というとらえ方でなく、ご自分のMD値を把握しておくことをお勧めしますし、当院でも図だけでなくMD値や、MD値の下降曲線で説明しております。
前置きが長くなりましたが、2.0dBの感度低下が問題になるような進行した緑内障の方は、もちろん多焦点レンズは使用すべきではないと考えますので、明確な医学的根拠はありませんが、当院では-6.0dB以下の中等度以上に進行した緑内障の方には、たとえ眼圧コントロール良好でも多焦点レンズは使用しておりません。しかしながら、この症例の方のように、MD値-4.0dB程度で中心感度低下がなく、白内障による感度低下がメインであると予測され、点眼薬1剤のみで眼圧コントロール良好な初期緑内障の方は、適切な多焦点レンズであれば使用しても構わないのではと考えます。-4.0dBの方が2焦点レンズを使用して2.0dB感度低下したとしても-6.0dBのギリギリ初期の範囲内に留まるからという見方もできますが、実臨床では、白内障がなくなることによる感度上昇により、多焦点レンズによる感度低下はほぼ相殺されるか、むしろ感度UPすることの方が多いです(※白内障の程度によります)。
緑内障だから多焦点レンズは無理と考えている方々が多いかも知れませんが、同じ2.0dBの感度低下でも、緑内障初期のMD値-3.0dBの方と末期の-20dBの方ではその重みは違います。あくまで個人的な見解ですが、年齢やこれまでの治療経過・進行スピードから、その感度低下が今後の大きなリスク・デメリットにはなる可能性が低いと予想される方は、適切なレンズさえ選べば多焦点レンズをあきらめる必要はないのではと考えられますので、思い当たる方はぜひ主治医に相談されてみてください。
2022.03.09
- Q.手術前はどのような状態でしたか?
コンタクト使用しても視力が出なくなり、日常生活に支障をきたすようになりました。
- Q.手術を受けようとしたきっかけは何ですか?
他の眼科で白内障の初期症状と診断されてから1年以上経過していたことと、見えにくさを改善して生活の質を向上させたいと思ったから。
- Q.手術中に痛みはありましたか?
全く痛み感じ無かったです。
- Q.手術後の見え方はいかがですか?
手元も遠方も大変よく見えるようになり、以前は億劫になっていた読書やテレビを見る気が起きてきました。
- Q.日常生活(お仕事、運転、スポーツなど)で変わったことはありますか?
起床直後から眼鏡の使用なく過ごせます。
個人的には夜中に起こる災害に不安を感じていましたので、その心配が無くなりました。
仕事で手元の資料と遠くのスクリーン等を素早く見ることが出来ます。- Q.多焦点レンズと単焦点レンズのどちらを選ばれましたか?
小学生の頃から眼鏡やコンタクトでの生活だったので、そのような物から解放されたいと思い、多焦点レンズを選びました。
- Q.同じような症状で困っている患者さんがいるなら、手術を勧めますか?
手術に抵抗があり長い間症状を放置していましたが、手術後の生活は快適です。
手術を勧めます。